Как питаться при инсулинорезистентности, какие продукты можно есть, а какие нельзя, рассказали эксперты Роскачества: д.м.н, диетолог Марият Мухина и врач-эндокринолог Горбунова Татьяна.
Что такое инсулинорезистентность
Инсулинорезистентность — это нарушение обмена веществ, при котором клетки организма становятся менее чувствительными к инсулину, и это затрудняет усвоение глюкозы из крови. В результате в крови повышается уровень сахара, а клетки испытывают дефицит энергии. Разберемся, чем опасно это состояние и каким должно быть питание при инсулинорезистентности (меню).
Чем грозит инсулинорезистентность?
Диабет
В ответ на повышенный уровень глюкозы в крови поджелудочная железа начинает вырабатывать больше инсулина, пытаясь таким образом компенсировать снижение чувствительности клеток. Со временем это может привести к проблемам с поджелудочной железой и в конечном итоге к развитию диабета 2-го типа.
Бесплодие
Существует прямая связь между репродуктивной системой женщины и инсулинорезистентностью. Как правило, невосприимчивость к инсулину сопровождается гипотиреозом, тиреотоксикозом и синдромом поликистозных яичников (СПКЯ). Все эти патологии очень осложняют зачатие ребенка и его вынашивание.
Кто в зоне риска?
К инсулинорезистентности или преддиабету склонны люди, имеющие генетическую предрасположенность или ведущие нездоровый образ жизни.
Факторы риска:
- ожирение, особенно по абдоминальному типу;
- малоподвижный образ жизни;
- употребление пищи с высоким содержанием углеводов;
- гестационный диабет;
- неалкогольная жировая болезнь печени;
- синдром поликистозных яичников;
- курение;
- этническая принадлежность — в зоне риска африканцы, латиноамериканцы или коренные американцы;
- возраст более 45 лет;
- гормональные нарушения, такие как синдром Кушинга и акромегалия;
- прием некоторых медикаментов: стероидов, нейролептиков и лекарств от ВИЧ;
- проблемы со сном, такие как апноэ во сне.
Симптомы резистентности к инсулину

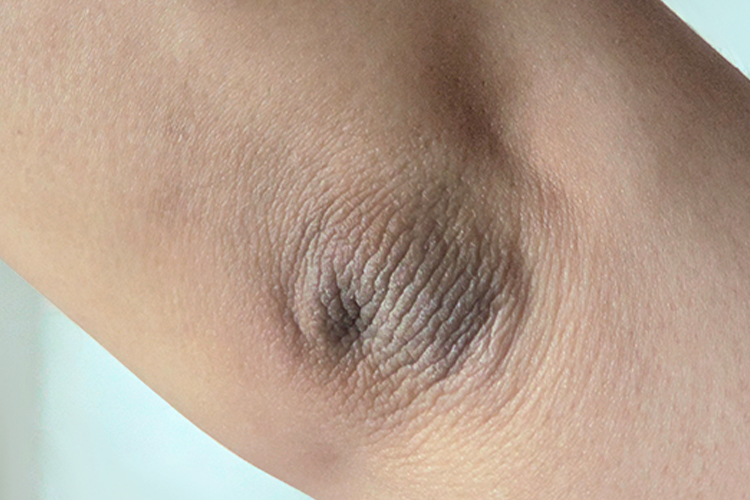
Тысячи людей живут, не зная о том, что у них резистентность к инсулину, поскольку нет никаких явных изменений в самочувствии или симптомов. Из видимых признаков можно отметить следующие: наличие участков темной бархатистой кожи (черный акантоз), артериальное давление 130/80 или выше.
Черный акантоз — это гиперпигментация, вызванная ответной реакцией организма на метаболические изменения. Чаще локализуется на локтевых сгибах и говорит о серьезных проблемах с поджелудочной железой — инсулинорезистентности.
Чтобы точно диагностировать инсулинорезистентность, проконсультируйтесь у эндокринолога и гинеколога и сдайте анализы:
- Инсулин и сахар в крови.
- С-реактивный белок.
- Гликированный гемоглобин.
- «Хороший» холестерин (ЛПВП).
- Триглицериды.
Насторожить и навести на мысль о плохой усвояемости инсулина должны следующие показатели:
- уровень глюкозы натощак — более 100 мг/дл;
- уровень триглицеридов натощак — более 150 мг/дл;
- уровень холестерина ЛПВП — ниже 40 мг/дл у мужчин и 50 мг/дл у женщин.
Общие правила питания
При инсулинорезистентности большое значение имеет рацион. Рассмотрим основные принципы питания и какие полезны продукты с низким инсулиновым индексом при инсулинорезистентности.

Питание должно быть сбалансированным и включать белки, жиры и углеводы в пропорции 1:1:4. То есть углеводов должно быть примерно в четыре раза больше, чем по отдельности белков и жиров. Эти пропорции могут варьировать в зависимости от конкретных диетических потребностей человека и рекомендаций врача. Важно выбирать здоровые источники белков (рыба, птица, бобовые) и жиров (оливковое масло, авокадо, орехи), а также сложные углеводы — они медленно усваиваются и обеспечивают длительное чувство сытости.
Режим питания при инсулинорезистентности особенно важен, так как регулярный прием пищи помогает поддерживать стабильный уровень сахара в крови. В течение дня должно быть три основных приема пищи в день и легкие перекусы между ними (например, орехи или йогурт). Ешьте вовремя, чтобы не было резких колебаний уровня сахара и переедания.
Контроль порций помогает избежать переедания и способствует поддержанию здорового веса. Используйте небольшие тарелки и обращайте внимание на сигналы голода и сытости.
Вода важна для метаболизма. Убедитесь, что пьете достаточно жидкости в течение дня.
Мононенасыщенные жиры (оливковое масло, авокадо) и омега-3 жирные кислоты (лосось, семена льна) улучшают чувствительность к инсулину и способствуют снижению воспалительных процессов.
Средиземноморская диета способствует улучшению чувствительности к инсулину, контролю уровня сахара и уменьшению воспаления. Рацион этой диеты включает овощи, фрукты, цельнозерновые, бобовые продукты, рыбу и оливковое масло. Оливковое масло, орехи и семечки являются основными источниками мононенасыщенных жиров, а рыба — главным источником животного белка и омега-3 кислот. Небольшое количество красного мяса употребляется в пищу раз в 1–2 недели.
DASH-диета помогает контролировать инсулинорезистентность, поскольку стабилизирует уровень сахара в крови и улучшает обмен веществ. В составе меню DASH-диеты продукты с низким содержанием насыщенных жиров и холестерина, большое количество фруктов, овощей и цельнозерновых продуктов. Источниками белка являются нежирные молочные продукты, рыба, птица и орехи.
В DASH-диете много клетчатки, калия, кальция и магния и мало натрия.
Какие продукты разрешены
Разберемся, какие продукты снижают инсулинорезистентность
Продукты, богатые клетчаткой
Такие продукты медленно расщепляются, способствуя равномерному и постепенному поступлению глюкозы в кровь, предотвращая ее резкие скачки, а также обеспечивают продолжительное чувство сытости. Рекомендуется употреблять не менее 25–30 г клетчатки в день.
Источники клетчатки
- Цельнозерновые: овес, цельнозерновой хлеб, коричневый рис, киноа, макаронные изделия из твердых сортов пшеницы.
- Овощи: брокколи, морковь, шпинат, сладкий перец, свёкла, батат (с кожурой).
- Фрукты: яблоки, груши, бананы, киви, инжир.
- Ягоды: малина, клубника, вишня, смородина, крыжовник, черника.
- Бобовые: фасоль, чечевица, горох, нут.
Продукты, содержащие омега-3 жирные кислоты
Ненасыщенные жирные кислоты омега-3 оказывают противовоспалительное действие, а инсулинорезистентность тесно связана с воспалительными процессами, что подтверждает исследование.
Источники омега-3 жирных кислот
- Жирная рыба: лосось, форель, сардины, скумбрия, тунец.
- Орехи и семечки: грецкие орехи, семена льна, чиа.
- Растительные масла: льняное, масло грецкого ореха.
Продукты с магнием
Доказано, что дефицит магния снижает чувствительность клеток к инсулину, что может привести к инсулинорезистентности.
Источники магния
- Листовые зеленые овощи: шпинат, кале (листовая капуста), мангольд, брокколи, рукола.
- Фрукты: бананы, малина, киви, гранат, курага.
- Орехи и семена: миндаль, кешью, семена тыквы и подсолнечника.
- Цельнозерновые: коричневый рис, киноа, просо.
- Бобовые: фасоль, чечевица, горох, нут.
Продукты с витамином D
Согласно исследованию, люди с недостатком витамина D имеют более высокий риск развития инсулинорезистентности, так как этот прогормон способствует регуляции секреции инсулина и чувствительности к нему. Кроме того, доказано, что витамин D уменьшает хроническое воспаление, которое провоцирует возникновение инсулинорезистентности.
Источники витамина D
- Жирная рыба: лосось, форель, скумбрия, сардины, тунец.
- Молочные продукты: молоко, сыр.
- Яйца.
Белковые продукты
Продукты, богатые белком, поддерживают мышечную массу и помогают держать инсулинорезистентность под контролем, поэтому, помимо мяса и рыбы, следует употреблять молочные продукты при инсулинорезистентности. Мышцы способствуют стабилизации уровня глюкозы в крови и выводят ее излишек из кровотока, что подтверждается исследованиями. Также белок надолго обеспечивает чувство сытости.
Рекомендуется включить в меню при инсулинорезистентности:
- Нежирное мясо: индейка, курица, говядина.
- Рыба: лосось, форель, сардины, скумбрия, треска, хек, сибас, тунец.
- Яйца.
- Молочные продукты: молоко, творог, йогурт, сыр.
- Орехи и семена: грецкие орехи, миндаль, семена тыквы.
- Бобовые: чечевица, фасоль, горох, нут.
- Соевые продукты: тофу, эдамамэ.
От чего стоит отказаться: продукты вызывающие инсулинорезистентность
Разберемся, какие запрещенные продукты при инсулинорезистентности следует исключить.
Простые углеводы, такие как сахар, белая мука, белый хлеб, — они быстро усваиваются и вызывают резкие скачки уровня сахара в крови.
Сладости — конфеты, печенье, пирожное и торты.
Трансжиры — фастфуд, маргарины и спреды.
Сладкие напитки: газированные, фруктовые соки и нектары.
Помните, что алкоголь также может влиять на уровень сахара в крови и взаимодействовать с медикаментами, поэтому с ним следует быть осторожнее.
Профилактика резистентности к инсулину
Обратить вспять резистентность к инсулину и предотвратить диабет 2-го типа вполне реально.
- Ежедневно уделяйте не менее 30 минут в день умеренной активности (например, быстрой ходьбе).
- Придерживайтесь здоровой диеты и приведите свой вес в норму, желательно под контролем специалистов. Включите в свой рацион фрукты, овощи, цельнозерновые продукты, орехи, бобовые, рыбу.
- Обязательно контролируйте уровень сахара в крови.
Меню на неделю
Вот пример меню на неделю для людей с инсулинорезистентностью. Оно включает в себя продукты с низким гликемическим индексом, богатые клетчаткой и белком, чтобы поддерживать уровень сахара в крови стабильным.
Понедельник
- Завтрак: Овсянка на воде с ягодами и семенами чиа
- Перекус: Груша
- Обед: Куриный бульон, куриная грудка на гриле с запеченными или приготовленными на пару брокколи и цветной капустой
- Перекус: Греческий йогурт
- Ужин: Запеченная рыба с коричневым рисом и овощами
Вторник
- Завтрак: Омлет со шпинатом и помидорами, один кусочек цельнозернового хлеба
- Перекус: Орехи
- Обед: Овощной суп, котлеты из говядины с гречкой
- Перекус: Морковные палочки с хумусом
- Ужин: Фаршированные перцы с индейкой и гречкой
Среда
- Завтрак: Запеканка из творога с ягодами
- Перекус: Запеченное яблоко
- Обед: Суп из чечевицы с морковью и сельдереем, голубцы с фаршем из индейки
- Перекус: Кефир
- Ужин: Тунец с салатом из киноа и овощей
Четверг
- Завтрак: Тост из цельнозернового хлеба с авокадо и яйцом пашот
- Перекус: Йогурт с ягодами
- Обед: Рыбный суп, запеченный лосось или треска с коричневым рисом
- Перекус: Смузи из банана и миндального молока
- Ужин: Куриная грудка на гриле с овощами на пару
Пятница
- Завтрак: Омлет с овощами
- Перекус: Небольшая горстка смеси из грецких орехов, миндальных или фисташек
- Обед: Гороховый суп, ролл с индейкой и овощами в цельнозерновой лепешке
- Перекус: Греческий йогурт без сахара с семенами льна
- Ужин: Говядина, тушенная с брокколи и грибами
Суббота
- Завтрак: Овсянка с яблоком и корицей
- Перекус: Творог с ягодами и медом (по желанию)
- Обед: Суп-пюре из тыквы с семечками
- Перекус: Дольки огурца с соусом тартар
- Ужин: Тунец с салатом из киноа и овощей
Воскресенье
- Завтрак: Яйца всмятку с помидорами и руколой
- Перекус: Несладкий йогурт
- Обед: Куриный бульон, салат из тунца, авокадо и зелени
- Перекус: Палочки сельдерея и огурца с хумусом
- Ужин: Индейка, запеченная с кабачками и перцем
— По объемам всех продуктов должен быть индивидуальный расчет рациона, — подчеркивает Марият Мухина. — Внося любые изменения в свой рацион питания при инсулинорезистентности, необходимо проконсультироваться с врачом. И не забывайте про физическую активность!
Следите за новостями, подписывайтесь на рассылку.
При цитировании данного материала активная ссылка на источник обязательна.